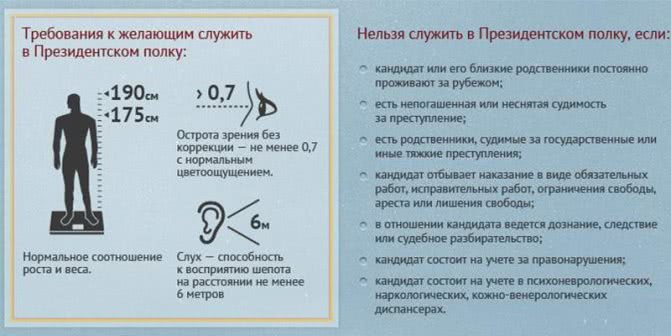
Признаки травматического шока
Пострадавший подавлении угнетен болью, безразличен ко всему окружающему при полном сохранении сознания и памяти. Кожные покровы бледны, с синюшным оттенком, покрыты холодным липким потом; глаза запавшие, с расширенными зрачками; пульс еле ощутим, голос тихий, слабый, охрипший, он икает, может быть рвота, недержание мочи, кала.Первая помощьПри обширных повреждениях мягких тканей, переломах костей, необходимо, наложением соответствующих шин, обеспечить полную неподвижность поврежденной части тела. При этом не следует раздевать пострадавшего и охлаждать его, а наоборот – согреть пострадавшего. Если пострадавший может глотать, дать горячее питье. Нельзя давать питье, если имеется хотя бы малейшее подозрение на ушиб живота и повреждение органов брюшной полости.
Клиническая картина синдрома длительного сдавления
Ранняя стадия (эндогенная интоксикация)
Длится до 2 суток. После восстановления кровотока в ишемизированном участке происходит резкое ухудшение общего состояния.
Эта стадия характеризуется:
- возбуждением, которое сменяется вялостью, отрешённостью больного от происходящего;
- резким падением артериального давления;
- нарушением сердечной деятельности;
- непереносимыми болями в поражённой конечности;
- невозможностью пошевелить повреждённой конечностью;
- отсутствием всех видов чувствительности поражённого участка;
- нарастающим отёком конечности, с пузырями, наполненными серозным содержимым;
- нарастающим явлением острой почечной недостаточности – снижение мочеиспускания, моча имеет красный цвет из-за миоглобина и гематина;
Наибольшую опасность на этой стадии представляют нарушения деятельности сердечно-сосудистой системы и снижение артериального давления. Может наступать остановка сердца из-за резкого поступления большого количества калия в кровоток.

Промежуточная стадия (острая почечная недостаточность)
Длится от 3 суток до 3 – 5 недель. Для неё характерно:
развитие синдрома полиорганной недостаточности – тяжелейшая реакция организма на запредельный стресс, характеризующаяся нарушением или прекращением нормальной работы нескольких систем организма;
Полиорганная недостаточность является одной из основных причин смертности в отделениях интенсивной терапии (до 80%).
- лёгочная недостаточность с развитием пневмонии и интерстициального отёка лёгких;
- развитие стресс-язв в желудочно-кишечном тракте;
- острая почечная недостаточность с отсутствием мочи;
- развитие тяжёлой уремии – острое состояние, развивающееся вследствие задержки азотистых веществ в организме из-за острой почечной недостаточности;
- развитие раневой инфекции (чаще всего возникает анаэробная инфекция);
Период реконвалесценции
Этот период характеризуется:
- полиурией – увеличением мочеиспускания, что свидетельствует о восстановлении функции почек и разрешении острой почечной недостаточности;
- частичным восстановлением функций систем организма, но иногда полиорганная недостаточность сохраняется на всю жизнь;
- в участке поражения отмечаются долго незаживающие гнойные раны, с образованием в последующем контрактур, атрофия мышц, невриты.

Лечебная тактика
1. Консервативное лечение.
Трудности постановки диагноза и большое количество неудовлетворительных результатов оперативного лечения больных с неврологической симптоматикой заставляют предпринимать длительное консервативное лечение. По данным многих авторов у 8,5-26% оперированных больных остаются прежние жалобы.
Прежде всего, рекомендуется комплекс специальных гимнастических упражнений. Примерный такой комплекс упражнений приведен ниже. Каждое упражнение делают по 10 раз дважды в день. Когда плечо и шея окрепнут, то количество упражнений можно увеличить.
- Встать прямо с руками, разведенными в стороны, удерживая в каждой руке груз до 2 кг (мешок с песком, бутылка). а)Движение плечами вперед-назад; б) расслабление; в) движение плечами назад-вперед; г)расслабление; д)движение плечами вперед; е)расслабление и повторение упражнения целиком.
- Встать прямо с разведенными в стороны руками на уровне плеча. Держать в каждой руке вес до 2 кг. Ладони повернуты вниз. а). поднимать руки в стороны и вверх, пока они не встретятся над головой (локти разогнуты); б). расслабиться и повторить упражнение. Замечание: когда руки окрепнут и упражнение N N 1-2 станет легче выполнять, нужно увеличить вес до 5, а затем и до 10 кг.
- Встать лицом в угол комнаты и положить руки на каждую стену на уровне плеч. а) медленно прижать верхнюю часть груди в угол на вдохе; б) вернуться в исходную позицию, выдохнуть в момент движения.
- Встать прямо, руки в стороны. а) наклонить голову влево так, чтобы коснуться ухом плеча, не поднимая плечо; б) такой же наклон головы вправо; в) расслабиться и повторить.
- Лечь на пол лицом вниз, руки сомкнуть сзади. а) поднимать голову и грудь от пола как можно выше, вытягивая шею и лоб вперед. Держаться в этом положении до счета 3,делая вдох; б). выдохнуть и вернуться в исходное положение.
- Лечь на пол на спину с руками разведенными в стороны. Под спину между лопатками подложить небольшую подушку. а)медленно вдохнуть и поднять руки вверх и вперед над головой; б)выдохнуть и опустить руки в стороны.
В дифференциальной диагностике, как и в лечении, может быть использовано шейное вытяжение, лечебный массаж, иглоукалывание, мануальная терапия, физиотерапия (гальванический воротник, гидромассаж, амплипульс, магнитотерапия).
Показания к операции:
Непереносимая боль, требующая применения наркотиков.
Сосудистые проблемы:
- артериальные (аневризма,эмболия)
- венозные (хроническая венозная недостаточность)
Абсолютное показание к операции имеется при дополнительном шейном ребре, вызывающем симптомы сдавления.
Если у больного компрессионный апертурный синдром проявляется в основном неврологической симптоматикой, то на первом этапе лечения рекомендуется обойтись минимальной декомпрессией путем резекции передней лестничной мышцы (скаленотомия). При этом нельзя ограничиваться только ее пересечением, так как возможно последующее ее спаяние с нервным пучком. Следует иссекать не менее 2 см мышцы.
При добавочном шейном ребре производится удаление его надключичным хирургическим доступом. Ребро удаляется целиком до поперечного отростка позвонка.
При сдавлении артерии добавочным или 1 ребром производят их удаление.
При сдавлении подключичной вены, повлекшей за собой тромбоз (синдром Педжета-Шреттера), лучшие результаты дает консервативная терапия (гепаринизация, антиагреганты). При интермитирующем отеке руки – пересечение клювовидно-грудной связки, скаленотомия, удаление 1 ребра.
Переломы
Полное и частичное нарушение целостности кости в результате травмы без повреждения кожи называется закрытым переломом, а с повреждением кожи – открытым. При полных переломах отдельные части кости отделены друг от друга, при неполных – имеют место надломы и трещины.Общие признаки переломов:
- резкая боль;
- припухлость;
- изменение формы участков тела (конечности) в области перелома;
- кровоподтеки.
Первая помощь при переломах состоит в обеспечении полного покоя поврежденной части тела и неподвижности костей в месте перелома. Для этого необходимо иммобилизировать пострадавшую часть тела, т.е. сделать ее неподвижной, что достигается наложением на поврежденную конечность готовых стандартных транспортных шин Дитерихса или проволочных лестничных шин «Крамера».При закрытом переломе и отсутствии повреждения кожи шину накладывают поверх одежды. При открытом переломе пострадавшего освобождают от одежды и обуви и затем накладывают шину.
Если шина накладывается на обнаженную часть тела, то ее необходимо обернуть ватой, одеждой, особенно в местах прилегания к костным выступам.Если при переломе имеется рана (открытый перелом), то края раны необходимо обработать раствором йода, затем наложить стерильную повязку и транспортную шину. При обильном кровотечении необходимо сначала наложить жгут. При небольшом кровотечении жгут не накладывается.
Переломы ребер происходят от непосредственного удара или сдавливания грудной клетки. Чаще всего встречаются переломы в области 4-10-ого ребер, при которых возможно повреждение внутренних органов (плевры, легких и т.п.).
Осложнения диабетической стопы
Для заболевания СДС характерно нарушение кровоснабжения и метаболизма тканей стопы, что является серьезной угрозой для быстрого заживления ран. Зачастую полученные микротравмы остаются незамеченными, т.к. не доставляют неудобств и болезненных ощущений. Мозоли, ссадины, ранки от попавших в обувь посторонних предметов или полученные при обработке ногтей долго не заживают. Продолжительное время незаживающий пораженный участок является отличной средой для размножения бактерий, инфекций и грибков. Осложнения диабетической стопы бывают крайне печальными — возможен риск развития трофических язв, образования гангрены и дальнейшего лишения конечности. По статистике, так происходит в 20% случаев заболеваниий СДС.
Основные осложнения ДС: кожные и костные некрозы, деформации костей и суставов, язвы, гангрена.
Инфекции
Любые ссадины заживают очень долго, и существует большой риск инфекции.
Недопустимо игнорировать приемы у доктора! На ранней стадии нужно обратиться к подологу.
Деформация стопы
Поражение нервов нижних конечностей приводит к снижению двигательной активности мышц и их атрофии. Тонус мышц становится слабым, что сказывается на опорно-двигательной системе конечностей – точки опоры меняются, правильное распределение веса нарушается; такие нарушения приводят к развитию плоскостопия и изменению голеностопного сустава. У пациента отмечаются изменения в походке – появляется хромота.
Тяжелым осложнением, связанным с деформацией стопы, является артропатия Шарко.
Стопа Шарко – редкое быстроразвивающееся тяжелейшее осложнение СД, которое связано с разрушением мягких тканей стоп и суставов; наблюдается деформация формы стопы и образование трофических язв в местах высокого давления на стопу; полноценная опора на ногу невозможна.
Язвы
У 20% людей, страдающих СД, встречается такое осложнение, как трофические язвы, и обычная потертость от обуви может стать причиной ее развития. Нередко именно длительно незаживающие раны становятся поводом для обращения к врачу и дальнейшей постановки диагноза Сахарный диабет.
Язвы это в основном результат самолечения!
Очень важно вовремя начать лечение, т.к. рана самостоятельно не заживает, распространяется глубже, начинаются процессы некроза
Самостоятельная и своевременная диагностика язв затруднена, т.к. симптомы не проявляются до момента заражения — пока не появляются отеки, неприятный запах, раздражение и зуд.
Гангрена
Гангрена – это некроз тканей живого организма. Клетки тканей отмирают, кожа чернеет. Чтобы остановить распространение инфекции по всему организму и ради спасения жизни проводится ампутация конечности.
По статистике в течение пяти лет после ампутации в 50% случаев проводится ампутация второй конечности.
Спасти ногу можно в редких случаях и на первых стадиях заболевания единственным способом — восстановление кровообращения в конечностях.
Для людей с сахарным диабетом независимо от стадии и формы заболевания крайне важны самонаблюдение и строгий уход! Постоянный контроль над уровнем глюкозы в крови, тщательный каждодневный осмотр и уход за стопами позволит сократить риск опаснейших осложнений в два раза!
Помощь
Оказание медицинской помощи пострадавшим с СДС начинают с освобождения конечности. Однако это является пусковым механизмом развития заболевания. Поэтому до освобождения конечности выше сдавленной области необходимо наложить жгут, так как характер повреждений и степень сохранности конечности можно будет определить только после тщательного ее осмотра.
В идеальном варианте интенсивная терапия СДС должна начинаться до извлечения пострадавшего из-под завала (внутривенные инфузии, обезболивание и др.). После извлечения пострадавшего производят осмотр конечностей и решают вопрос о целесообразности использования жгута. Для этого необходимо определить степень сохранности конечности. Возможны следующие варианты:
1. Конечность сохранена, жизнеспособна, ишемия обратимая, компенсированная. Несмотря на длительное сдавление и ишемию необратимых изменений кровотока, метаболизма и структуры тканей не произошло, о чем свидетельствует наличие болевой и тактильной чувствительности, а также активных движений. Жгут необходимо срочно снять, иначе будет поддерживаться ишемия.
2. Конечность относительно сохранена, ишемия некомпенсированная. Тактильная и болевая чувствительность отсутствует, активных движений нет, но пассивные движения свободны, следовательно, трупного окоченения еще нет. Поэтому жгут также следует снять, чтобы не наступила гибель конечности.
3. Конечность омертвела, отмечается необратимая ишемия. Отсутствуют все виды чувствительности, а также активные и пассивные движения.
Развилось трупное окоченение мышц. Жгут остается на конечности вплоть до ее ампутации.
Разногласия по поводу наложения жгута на жизнеспособную конечность связаны с устаревшими представлениями о том, что жгут якобы предупреждает развитие токсемии. Упускается из виду то обстоятельство, что эндотоксины из ишемизированных тканей попадают в системный кровоток не только но кровеносным, но и по лимфатическим сосудам. Подтверждением этому положению служит высокая эффективность раннего применения лимфосорбции при лечении эндотоксикозов.
Жгут целесообразно оставлять на кровоточащих, размозженных или омертвевших конечностях.
Реабилитация
Восстановление после травматического токсикоза занимает непродолжительный период, если сдавливание имело легкую форму. В противном случае реабилитация затягивается, причем полностью восстановить жизнеспособность мышечных тканей не представляется возможным.
Задача реабилитационной терапии – вернуть функциональность пораженных частей тела, избавится от контрактур и остаточных болей. Для этого используют аппаратную физиотерапию, ЛФК, массаж.
Наличие сопутствующих заболеваний и пожилой возраст снижают вероятность полного восстановления. Прогноз зависит от клинической картины и индивидуальных особенностей организма пострадавшего.
Причины ишемических поражений тканей
Основой патологических изменений при СДС является недостаточность кровообращения тканей, приводящая к их гипоксии, нарушению функции и гибели (некрозу).
Длительность гипоксии тканей не должна превышать период, по истечении которого при восстановлении адекватного кровоснабжения еще возможно сохранение их жизнеспособности. Продолжительность этого периода можно увеличить за счет снижения потребностей тканей в кислороде (например, при их охлаждении) или уменьшить при повышении этих потребностей (интенсивная мышечная работа).
Ткани имеют разную устойчивость к гипоксии – от нескольких минут (головной мозг, сердечная мышца) до нескольких часов (скелетные мышцы, кожа).
Масштабы ишемии могут быть разными и затрагивать весь организм, отдельные жизненно важные органы (головной мозг, сердце, почки) или иметь локальный характер при поражении органов и тканей, не имеющих жизненно важного значения (например, конечностей). В то же время даже локальная гипоксия может приводить как к местным, так и к общим осложнениям
Местные осложнения (некроз) приводят к локальной дисфункции. Общие осложнения связаны с цитолизом, высвобождением токсических продуктов и их поступлением в организм из очага ишемии (ишемический токсикоз), что может представлять непосредственную угрозу жизни.
Существует множество причин, способных вызвать необратимые ишемические нарушения в тканях. Среди них можно выделить те, которые наиболее характерны именно для условий ЧС:
- компрессионная травма, возникшая вследствие внешнего сдавления тканей (собственно синдром длительного сдавления);
- ранение магистрального сосуда с длительным нарушением кровотока в дистальных отделах;
- длительное нахождение кровоостанавливающего жгута на конечности с превышением максимально допустимого времени (турникетная травма);
- длительная неподвижность в неестественной позе с нарушением кровоснабжения (синдром позиционного сдавления);
- сдавление мышц конечности в неповрежденных фасциальных футлярах на фоне выраженного отека с нарушением их кровоснабжения (компартмент-синдром).
Сдавления конечностей возникают в мирной и военной обстановке при обвалах, автокатастрофах, крушениях поездов, землетрясениях, разрушениях зданий.
Наиболее часто СДС возникает в результате попадания пострадавших под завалы. При этом в локализации повреждений преобладает, как правило, сдавление конечностей (60 % всех случаев СДС развивается при поражении нижних конечностей и 20 % — верхних). Опыт ликвидации последствий ЧС последних 20 лет показал, что чаще всего СДС встречается при землетрясениях, когда доля таких пострадавших составляет до 30-33 % от их общего числа.
Вследствие длительного сдавления происходит нарушение кровообращения в тканях, доставки к ним питательных веществ и кислорода. В результате этого возникает омертвение тканей с выделением в организм ядовитых продуктов их жизнедеятельности (аутотоксинов). Сразу же после освобождения конечности от сдавления в кровь может поступить значительное количество токсинов. Состояние пострадавших при этом заметно ухудшается, вплоть до нарушения сердечной деятельности и дыхания. Особенно губительно действие ядовитых продуктов на нервную систему, почки и печень. Из-за нарушения функции почек выделение мочи резко уменьшается и далее прекращается. В тяжёлых случаях смерть может наступить в ближайшие 2-4 дня от нарушения функции почек, печени, сердечно-сосудистой системы.
В ближайшие часы после освобождения развивается отёк повреждённого сегмента конечности. Ткани становятся плотными на ощупь. Бледность кожи в последующем сменяется багрово-синей окраской с очагами мелких кровоизлияний. Появляются пузырьки со светлым или кровянистым содержимым. Кожа холодная, болевая чувствительность снижена. Пульсация артерий на периферических отделах конечности ослаблена или не определяется.
Что такое СДС
СДС имеет и другие названия: синдром длительного раздавливания, синдром освобождения, краш-синдром. Разновидностью СДС является синдром позиционного сдавления. Он развивается при длительном сдавлении руки или ноги массой тела пострадавшего. Чаще эго происходит при алкогольном опьянении, меди каментозном отравлении или потере сознания.
СДС (синдром длительного сдавления тканей) — это своеобразный вариант травматической болезни, который развивается в результате длительной ишемия и сдавления мягких тканей и перелома костей конечностей, травматизации нервных стволов, интоксикации метаболитами разрушенных тканей.
Случай из практики
В результате автомобильной катастрофы 21-летний молодой мужчина провел 10 часов, будучи зажатым в поврежденном автомобиле. Он был доставлен в больницу города Низва (Оман), находясь в полном сознании . Осмотр показал, что грудная клетка, брюшная полость, спина и таз не были повреждены. В то же время наблюдался отек правого плеча, правая верхняя конечность была обездвижена. Рентгеновское исследование выявило перелом правой ключицы.
Также отмечался отек правой нижней конечности, кожный покров поврежден не был. На левой ноге был диффузный отек, затрагивавший голень и бедро, а также глубокие ссадины. Обе ноги были практически неподвижны в голеностопных суставах, отмечались нарушения чувствительности в области голеней. Допплерографическое исследование показало нарушение венозного кровотока в стопе и голени. Дальнейшее наблюдение выявило быстрое накопление креатинина, миоглобина, калия в сыворотке крови, а также миоглобинурию.
Проводилась инфузионная терапия: физиологический раствор, глюкоза, бикарбонат натрия. Несмотря на это у пациента развилась анурия, а уровень калия в крови продолжал повышаться. Пострадавшему назначили гемодиализ и провели фасциотомию левого бедра и голени, в результате которой обнаружили, что часть бедренных мышц некротизирована. На 7-й день лечения в мазке из раны были обнаружены грамотрицательные бактерии – E.coli и бактерии рода Proteus. Пациенту назначили адекватную антибиотикотерапию, рана регулярно обрабатывалась антисептиками. Состояние пациента прогрессивно ухудшалось. Несмотря на прием антибиотиков, развилась бактериальная септицемия, в связи с чем была рекомендована ампутация левой ноги, от которой пациент и его семья отказались. Ими было принято решение продолжить лечение за границей, где пострадавший скончался от тяжелого сепсиса через три дня после прибытия.
Что представляет собой блокада позвоночника?
Грыжа сопровождается болью, которая усиливается по мере изменения межпозвонковых дисков. Чем запущеннее патологический процесс, тем более выраженным становится болевой синдром, появляется скованность в движениях.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Блокада при грыже позвоночника избавляет от боли, включая острую, жгучую. Процедура представляет собой инъекционное введение растворов анестетиков непосредственно рядом с позвоночным столбом, в место сдавливания нервных корешков. Обезболивающее действие наступает уже через 3-5 мин., длится от 30 мин. до нескольких часов. Болезненность может вернуться спустя это время, но она становится не столь выраженной. По необходимости проводят курс, состоящий из 5-7 процедур.

Фото. Стойкий обезболивающий эффект обеспечивает полный курс лечебных блокад
При блокаде нервных корешков препарат действует непосредственно на нервны. После введения анестетика он обволакивает нервные оболочки, блокирует передачу болевых импульсов. В результате отключается иннервация пораженного участка.
При блокаде позвоночника при остеохондрозе, спондилезе, протрузии или грыже межпозвонковых дисков, помимо болевого синдрома, пациент избавляется от онемения, покалывания, жжения, нарушения чувствительности и других неврологических симптомов, связанных с защемлением и раздражением нервов. Преимущества процедуры:
- моментальный обезболивающий эффект;
- эффективность при сильном болевом синдроме, когда не помогают ни таблетки, ни внутримышечные инъекции;
- незначительное количество побочных эффектов в виду местного действия;
- безопасность процедуры (если блокаду болевых (триггерных) точек делает квалифицированный специалист);
- широкий спектр применения – остеохондроз, спондилоартроз, межпозвонковая грыжа, невралгия, миофасциальный синдром, радикулит и другие;
- возможность многократного проведения при обострении патологий опорно-двигательного аппарата;
- инъекционное введение анестетика не болезненно.
Блокада позвоночника – это самая эффективная процедура для лечения острой боли в спине. Но она не является полноценным терапевтическим методом при болезнях позвоночного столба. Наиболее эффективна в отношении корешкового или рефлекторного болевого синдрома.
Существуют лечебные блокады позвоночника, которые воздействуют именно на причину боли. Речь идет об инъекциях гидрокортизона и других глюкокортикоидных гормонов. Они обладают не только обезболивающим, но также противовоспалительным и противоотечным действием.
Какие препараты использовать при блокаде позвоночника решает врач, в зависимости от показаний и тяжести состояния пациента. Процедуру проводят в процедурном кабинете в абсолютно стерильных условиях с соблюдением правил асептики.

Блокада позвоночника – это исключительно врачебная манипуляция
Спинная блокада доступна в медицинском центре «СмартМед», который специализируется на лечении неврологических заболеваний:
- остеохондроз шейного, грудного, крестцово-поясничного отдела;
- межпозвонковые грыжи;
- спондилоартроз (артроз межпозвоночных суставов);
- межреберная невралгия;
- ишиас (сдавливание и раздражение седалищного нерва);
- радикулит, радикулопатия (корешковый синдром, при котором происходит сдавление корешков спинномозговых нервов);
- миофасциальный синдрома(формирование триггерных точек в мышцах);
- травматическое повреждение позвонков, мягких тканей и нервов, окружающих позвоночник, которое сопровождается болью.
Пациентам клиники «СмартМед» доступен полный комплекс: от консультации невролога и диагностики до лечения. В медицинском центре есть процедурный кабинет, где и проводят блокаду поясничной и другой боли в спине.
Использование теплых компрессов
Когда вы думаете о применении тепла, ассоциируйте его с хроническим дискомфортом. Судорожные или напряженные мышцы, стресс, мышечную усталость, а иногда даже хроническую боль в спине, можно снизить путем применения тепла.
Тепло работает путем увеличения притока крови к пораженному участку, делая волокна коллагена более гибкими и помогая ослабить жесткость в мышцах и суставах. Преимущества тепла включают облегчение боли, уменьшение хронической боли, усиление кровотока и снижение напряжения.
Тепло помогает расслабить и успокоить мышцы, а усиленный кровоток может помочь в процессе восстановления Тепловые обертывания и гидротерапия — два основных способа воздействия тепла на тело Тем не менее, тепло не следует использовать при острых травмах, так как это может увеличить воспаление, боль и даже повреждение тканей в конкретной области. Всегда лучше сохранять тепло для напряжения и усталости, оставляя лед для острых травм.
3 способа подачи тепла:
Влажное горячее полотенце — смочите полотенце и положите в микроволновку на 2-3 минуты. Поместите в сухое полотенце перед использованием.
Микроволновые грелки — просто нагрейте в микроволновке и наслаждайтесь теплом
Пожалуйста, обратите внимание на предупреждения производителей
Электрические грелки — просто подключите и используйте! Будьте осторожны при применении
Пожалуйста, обратите внимание на предупреждения производителей
Вывихи
ненормальное смещение концов костей в суставе. При вывихе суставной конец кости выскакивает из суставной сумки.
Вывих может произойти при падении на скользкой почве во время переноски тяжестей, падения с высоты на вытянутую конечность, в результате удара в область сустава куском породы или угля.
Вывихи чаще всего бывают в плечевом, локтевом, тазобедренном и голеностопном суставах и нередко сочетаются с переломами.
Признаки вывихов — пострадавший при вывихе жалуется на острую боль в суставе. Распознать вывих можно по изменившейся форме конечности в месте сустава и полному отсутствию его подвижности.
Первая помощь пострадавшему заключается в том, чтобы, не меняя положения вывихнутой конечности, создать спокойное положение для нее. Это достигается накладыванием транспортной шины и надежно фиксирующей бинтовой повязки.
Признаки переломов костей таза
Пострадавший не может стоять, ходить, лежа на спине не может поднять вытянутую ногу. В области перелома появляется припухлость и значительные болевые ощущения.
Пострадавшие обычно лежат в позе «лягушки», т.е. на спине с разведенными ногами, полусогнутыми в тазобедренном и коленном суставах. Повреждения внутренних органов при переломе костей таза может вызвать общее тяжелое состояние пострадавшего — шок.Первая помощьПострадавшего уложить лицом вверх на носилки с жесткой подстилкой (доска, фанера), ногам придать полусогнутое, слегка разведенное положение, положив под колени толстый валик. Широким полотенцем или простыней необходимо стянуть таз и верхние отделы бедер.
Переломы позвоночника происходят при обрушении породы и угля в горных выработках, а также в результате падения с высоты, сдавливания тяжестью. Переломы становятся особенно опасными и тяжелыми, если они сопровождаются повреждениями спинного мозга.
Признаки переломов позвоночника
Резкая болезненность, часто невозможность движений в области позвоночника, может быть выпячивание (горб), выступающих сзади остичных отростков позвонков. Если при переломах сдавлен спинной мозг, то могут появиться параличи конечностей и потеря чувствительности тела ниже места перелома.Первая помощь
При оказании первой помощи необходимо соблюдать особую осторожность при поднимании и переноске пострадавшего. Сгибание позвоночника исключено, в виду того, что при этом может пострадать неповрежденный спинной мозг или сдавливание его может усилиться
Для обеспечения полной неподвижности позвоночника пострадавшего укладывают на носилки с жестким ложем. Укладывание на носилки производят не менее двух человек, не допуская при этом ни малейшего сгибания позвоночника. Транспортировать пострадавшего необходимо на носилках с твердым покрытием (доска, фанера) на спине, при отсутствии твердого покрытия – на животе.
Показания к блокаде позвоночника при грыже
Главное показание к блокаде межпозвоночной грыжи – боль, которая может усиливаться при физических нагрузках, сопровождаться другой симптоматикой. Симптомы зависят от пораженного отдела. К общим относятся:
- тугоподвижность позвонков, скованность в движениях;
- нарушение чувствительности, онемение конечностей;
- мышечная слабость;
- прострелы, отдающие в разные участки тела.
Любую острую боль, которая не купируется медикаментозной терапией, необходимо как можно быстрее устранить с помощью блокады в спину при грыже. Количество инъекционных манипуляций определяет врач. Перерыв между процедурами 2-4 дня.

В год можно делать несколько курсов блокад
В период действия блокады позвоночника доктор назначает основное лечение: физиотерапевтические процедуры, лекарственные препараты и другие методы. Укол уменьшает не только боль, но и воспаление, помогает снять мышечный спазм, поэтому повышает эффективность консервативной терапии.
Часто блокаду позвоночной грыжи назначают, чтобы провести полноценную диагностику пациентов, которые испытывают настолько сильную боль, что даже не могут стоять, сидеть или лежать. В период действия анестезии доктор может провести обследование, определить причину болевого синдрома.
С помощью блокады можно проводить лечение грыжи любого отдела позвоночника.
Шейного отдела позвоночника
Шейный отдел – это самая подвижная часть позвоночного столба, поэтому грыжа в нем – не редкость. Он отвечает за работу шеи, плеч и рук. Поэтому первые признаки грыжи касаются верхней части туловища.

Наиболее уязвимая зона – 7-ой шейный позвонок.
Показания к блокаде позвонков:
- сильная боль в шее, задней части головы, плечевом поясе;
- слабость в руках;
- онемение верхних конечностей;
- частые головные боли, мигрень, головокружение;
- ощущение зажатости в шейном отделе: невозможность повернуть голову в сторону или наклонить вперед, поднять руку;
- предобморочные состояние, связанные с ущемлением нервных волокон и кровеносных сосудов.
Более подробно о выполнении блокады шейного отдела позвоночника и его результатах можно узнать у невролога на личном приеме.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Грудного отдела
Показания к блокаде грудного отдела позвоночника:
- боль в спине в области грудного отдела, между лопаток;
- слабость и онемение конечностей;
- скованность, проблемы с поворотами туловища;
- болевые ощущения в грудной клетке, похожие на сердечные;
- прострелы в груди.
Грыжа в грудном отделе позвоночника – редкость.

Симптомы грыжи грудного отдела позвоночника напоминают болезни сердца
Поясничного отдела
Блокада при грыже поясничного отдела – это одна из самых востребованных процедур, поскольку в этой области позвоночного столба патология встречается чаще всего.
Показания к обезболивающим инъекциям:
- боль в области поясницы, отдающая в ягодицу, ногу;
- прострелы в поясничной области при наклонах, разгибании или повороте корпусом, физических нагрузках;
- анокопчиковый болевой синдром – болезненность различной интенсивности в зоне копчика;
- ущемление седалищного нерва;
- онемение ног, покалывание в пальцах;
- двигательные нарушения, тугоподвижность позвоночника.
Признаки зависят от локализации повреждения, размера выпячивания и вовлеченности спинномозговых структур, фасеточных суставов.
Существует 3 вида блокад пояснично-крестцового отдела позвоночника, в зависимости от места формирования межпозвоночной грыжи:
- поясничного отдела – область поясницы, позвонки L1-L5;
- крестцового отдела – зона крестца, S1-S5;
- копчикового отдела – область копчика, Co1-Co4.
Техника проведения блокады зависит от локализации боли, но чаще используют паравертебральную манипуляцию. Преимущественно грыжи образуются в зоне L1-L5, то есть именно в области поясницы.
Блокада поясничного отдела снижает боль за счет уменьшения воспаления и отека нервного корешка, помогает убрать спазм мышц спины, возвращает подвижность нижней части тела.